Thành phần hoạt tính: Itraconazole
Triasporin 100 mg viên nang cứng
Tại sao Triasporin được sử dụng? Nó dùng để làm gì?
Triasporin là gì và nó dùng để làm gì
Chống nấm để sử dụng toàn thân, các dẫn xuất triazole
CHỈ DẪN ĐIỀU TRỊ
Triasporin chứa itraconazole thuộc nhóm thuốc được gọi là "thuốc chống nấm toàn thân" được sử dụng cho các bệnh nhiễm nấm sau (nhiễm nấm):
Mycoses bề ngoài:
- nhiễm nấm Candida âm hộ (nhiễm trùng đường sinh dục nữ)
- bệnh lang ben (nhiễm trùng da do nấm đặc trưng bởi các đốm sáng và tối)
- bệnh da liễu (nhiễm trùng da nông do nấm)
- nấm Candida miệng (nhiễm trùng miệng)
- viêm giác mạc do nấm (một "viêm giác mạc ở mặt trước của mắt"
- Nấm móng (nhiễm trùng móng) do nấm và / hoặc nấm men.
Nấm toàn thân (nhiễm trùng do nấm lây lan khắp cơ thể):
- aspergillosis (nhiễm trùng do nấm Aspergillus)
- bệnh nấm candida (nhiễm trùng do nấm loại Candida)
- cryptococcosis (nhiễm trùng do loại nấm Cryptococcal), bao gồm cả viêm màng não do cryptococcus (viêm màng não)
- bệnh histoplasmosis (nhiễm trùng do nấm Histoplasma)
- sporotrichosis (nhiễm trùng do nấm thuộc giống Sporothricum)
- paracoccidioidomycosis (nhiễm trùng do nấm Paracoccidioides Brasiliensis)
- bệnh blastomycosis (nhiễm trùng do nấm Blastomyces Dermatitidis)
- bệnh nấm toàn thân hiếm gặp khác.
Nói chuyện với bác sĩ của bạn nếu bạn không cảm thấy tốt hơn hoặc nếu bạn cảm thấy tồi tệ hơn.
Chống chỉ định Khi không nên sử dụng Triasporin
KHÔNG sử dụng Triasporin
- nếu bạn bị dị ứng với itraconazole hoặc bất kỳ thành phần nào khác của thuốc này (được liệt kê trong phần 6)
- nếu bạn đang mang thai, nghi ngờ hoặc dự định có thai (xem phần "Mang thai và cho con bú")
- có vấn đề về tim nghiêm trọng với bằng chứng rối loạn chức năng tâm thất, ví dụ như nếu bạn bị hoặc đã bị suy tim sung huyết, trừ khi bác sĩ của bạn đánh giá là cần thiết phải điều trị các bệnh nhiễm trùng có thể đe dọa tính mạng hoặc các bệnh nhiễm trùng nghiêm trọng khác.
TRIASPORIN không được dùng cùng lúc với một số loại thuốc. Có nhiều loại thuốc tương tác với TRIASPORIN; xem phần "Các loại thuốc khác và Triasporin"
Thận trọng khi dùng Những điều bạn cần biết trước khi dùng Triasporin
Nói chuyện với bác sĩ hoặc dược sĩ của bạn trước khi dùng Triasporin.
Ngừng dùng Triasporin và hỏi ý kiến bác sĩ ngay lập tức nếu bạn xuất hiện các triệu chứng như:
- giảm sự thèm ăn
- buồn nôn
- Anh ấy sửa lại
- sự mệt mỏi
- đau bụng
- vàng da hoặc mắt
- Tôi đã nói rõ
- Nước tiểu đậm. Nếu bác sĩ của bạn cho rằng cần thiết phải dùng Triasporin, bác sĩ sẽ khuyên bạn nên xét nghiệm máu thường xuyên để làm nổi bật bất kỳ vấn đề nào về gan ngay từ đầu, vốn rất hiếm khi xảy ra.
- các vấn đề với hệ thống thần kinh ngoại vi (Bệnh thần kinh)
- nếu bạn gặp các triệu chứng mất thính giác
Hãy cho bác sĩ của bạn ngay lập tức hoặc tìm kiếm trợ giúp y tế nếu bạn bị phản ứng dị ứng nghiêm trọng (đặc trưng bởi phát ban đáng kể, ngứa, nổi mề đay, khó thở và / hoặc sưng mặt) trong khi dùng Triasporin.
Không dùng Triasporin và cho bác sĩ của bạn ngay lập tức nếu bạn có:
- quá mẫn cảm với ánh sáng
- các vấn đề về da nghiêm trọng như: - phát ban lan rộng kèm theo bong tróc da và nổi mụn nước ở miệng, mắt và bộ phận sinh dục - phát ban với mụn mủ hoặc mụn nước nhỏ.
Liên hệ với bác sĩ của bạn ngay lập tức nếu bạn có:
- khó thở
- tăng cân bất ngờ
- sưng ở chân hoặc bụng
- mệt mỏi bất thường
- nếu anh ấy bắt đầu thức dậy vào ban đêm
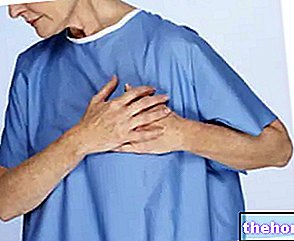
Đây có thể là các triệu chứng của suy tim.
- ngứa ran
- tê tái
- yếu ở tay chân
- các vấn đề khác với dây thần kinh ở tay hoặc chân
- nhìn mờ hoặc nhìn đôi, ù tai, mất kiểm soát khi đi tiểu hoặc tăng số lần đi tiểu so với bình thường.
Hãy cho bác sĩ của bạn nếu bạn có hoặc đã có:
- Các vấn đề về gan: liều lượng Triasporin của bạn có thể cần được điều chỉnh
- Vấn đề tim mạch
- Vấn đề về thận: Liều Triasporin của bạn có thể cần được điều chỉnh
- Các vấn đề về hệ thần kinh trung ương
- Các vấn đề về hệ thần kinh ngoại biên (Bệnh thần kinh)
- Phản ứng dị ứng: cho bác sĩ biết nếu bạn đã từng có phản ứng dị ứng với các loại thuốc chống nấm khác (thuốc dùng để điều trị nhiễm nấm)
- Suy giảm miễn dịch: Hãy cho bác sĩ biết nếu bạn bị giảm bạch cầu trung tính (giảm số lượng bạch cầu) hoặc AIDS hoặc nếu bạn đã cấy ghép nội tạng. Liều Triasporin của bạn có thể cần được điều chỉnh.
Cảnh báo đặc biệt
Trong điều trị nhiễm trùng da, ví dụ:
- bệnh lang ben (nhiễm trùng da do nấm gây ra với sự phát triển của các mảng màu sáng và tối, hơi có vảy chủ yếu trên thân cây),
- bệnh da liễu (nhiễm trùng da do nấm), bác sĩ sẽ đánh giá việc điều trị bằng một sản phẩm sử dụng tại chỗ trước khi bắt đầu dùng Triasporin trong trường hợp mức độ nhẹ và giảm.
Tương tác Những loại thuốc hoặc thực phẩm nào có thể thay đổi tác dụng của Triasporin
Các loại thuốc khác và Triasporin
Cho bác sĩ hoặc dược sĩ của bạn biết nếu bạn đang dùng, gần đây đã dùng hoặc có thể dùng bất kỳ loại thuốc nào khác.
Cho bác sĩ hoặc dược sĩ của bạn biết nếu bạn đang dùng các loại thuốc khác vì dùng một số loại thuốc với Triasporin cùng lúc có thể có hại hoặc có thể ảnh hưởng đến cách hoạt động của Triasporin.
Không dùng các loại thuốc sau khi đang điều trị bằng Triasporin:
- một số loại thuốc chống dị ứng (terfenadine, astemizole, mizolastine);
- một số loại thuốc được sử dụng để điều trị đau thắt ngực (đau tức ngực) hoặc huyết áp cao (bepridil, felodipine, nisoldipine, lercanidipine, ivabradine, ranolazine, eplerenone, aliskiren);
- một loại thuốc được sử dụng để điều trị một số rối loạn tiêu hóa (cisapride);
- thuốc làm giảm mức cholesterol (atorvastatin, simvastatin và lovastatin);
- một số loại thuốc điều trị chứng mất ngủ (midazolam, triazolam);
- một số loại thuốc được sử dụng để điều trị rối loạn tâm thần (làm thay đổi nghiêm trọng sự cân bằng tâm thần của cá nhân) (lurasidone, pimozide, sertindole, quetiapine);
- thuốc điều trị bệnh gút (viêm khớp gây đau và sưng), khi được sử dụng cho những người có vấn đề về thận hoặc gan (colchicine);
- một số loại thuốc điều trị cơn đau dữ dội hoặc để cai nghiện ma túy (levacetylmethadol (levomethadyl), methadone);
- một loại thuốc được sử dụng trong điều trị bệnh sốt rét (halofantrine);
- thuốc chống ung thư (irinotecan);
- một số loại thuốc dùng để điều trị rối loạn nhịp tim (nhịp tim không đều) (disopyramide, dronedarone, quinidine, dofetilide);
- thuốc gọi là ergot alkaloid được sử dụng cho chứng đau nửa đầu (nhức đầu) (dihydroergotamine hoặc ergotamine);
- một loại thuốc được sử dụng cho chứng đau nửa đầu (nhức đầu) (eletriptan);
- thuốc gọi là ergot alkaloid, được sử dụng để kiểm soát chảy máu và duy trì các cơn co thắt tử cung sau khi sinh con (ergometrine (ergonovine) hoặc methylergometrine (methylergonovine)).
Chờ ít nhất 2 tuần sau khi ngừng điều trị bằng Triasporin trước khi dùng bất kỳ loại thuốc nào trong số này.
Hãy cho bác sĩ biết nếu bạn đang dùng các loại thuốc sau vì chúng có thể làm giảm tác dụng của Triasporin:
- thuốc dùng để điều trị chứng động kinh (carbamazepine, phenytoin, phenobarbital);
- thuốc điều trị bệnh lao (rifampicin, rifabutin, isoniazid);
- St. John's wort (Hypericum perforatum);
- thuốc điều trị HIV / AIDS (efavirenz, nevirapine).
Luôn cho bác sĩ biết nếu bạn đang dùng bất kỳ loại thuốc nào trong số này để có thể thực hiện các bước thích hợp.
Chờ ít nhất 2 tuần sau khi ngừng điều trị bằng các loại thuốc này trước khi dùng Triasporin.
Không dùng các loại thuốc sau trừ khi bác sĩ cho rằng chúng cần thiết:
- một số loại thuốc dùng trong điều trị ung thư (dasatinib, nilotinib, trabectedin);
- thuốc điều trị bệnh lao (rifabutin);
- một loại thuốc để điều trị chứng động kinh (carbamazepine);
- thuốc điều trị bệnh gút (viêm khớp gây đau và sưng) (colchicine);
- một loại thuốc được đưa ra sau khi cấy ghép nội tạng (everolimus);
- thuốc giảm đau mạnh (fentanyl);
- một loại thuốc làm chậm đông máu (rivaroxaban);
- một loại thuốc để cải thiện hơi thở của bạn (salmeterol);
- một loại thuốc để điều trị chứng tiểu không kiểm soát ở nam giới (tamsulosin);
- một loại thuốc để điều trị rối loạn cương dương (vardenafil).
Chờ ít nhất 2 tuần sau khi ngừng Triasporin trước khi bắt đầu điều trị bằng các loại thuốc này trừ khi bác sĩ của bạn cho là cần thiết.
Hãy cho bác sĩ biết nếu bạn đang được điều trị bằng bất kỳ loại thuốc nào sau đây vì chúng có thể yêu cầu điều chỉnh liều:
- một số loại thuốc kháng sinh (ciprofloxacin, clarithromycin, erythromycin);
- một số loại thuốc ảnh hưởng đến tim hoặc mạch máu (digoxin, nadolol, một số thuốc chẹn kênh canxi như dihydropyridines và verapamil);
- thuốc làm giảm đông máu (coumarin, cilostazol, dabigatran);
- thuốc được sử dụng để điều trị (uống, hít hoặc tiêm) viêm, hen suyễn và dị ứng (methylprednisolone, budesonide, ciclesonide, fluticasone hoặc dexamethasone);
- thuốc thường được sử dụng sau khi cấy ghép nội tạng (cyclosporine, tacrolimus, temsirolimus hoặc rapamycin (còn được gọi là sirolimus));
- một số loại thuốc dùng để điều trị HIV / AIDS (thuốc ức chế protease maraviroc và HIV: ritonavir, indinavir, ritonavir-boosted darunavir, ritonavir-boosted fosamprenavir, saquinavir);
- một số loại thuốc dùng trong điều trị ung thư (bortezomib, busulfan, docetaxel, erlotinib, ixabepilone, lapatinib, trimetrexate, vinca alkaloids);
- một số loại thuốc giải lo âu hoặc thuốc an thần (buspirone, perospirone, ramelteon, IV midazolam, alprazolam, brotizolam);
- một số thuốc giảm đau mạnh (alfentanil, buprenorphine, oxycodone);
- một số loại thuốc điều trị bệnh tiểu đường (repaglinide, saxagliptin);
- một số loại thuốc để điều trị rối loạn tâm thần (làm thay đổi nghiêm trọng sự cân bằng tâm thần của cá nhân) (aripiprazole, haloperidol, risperidone);
- một số loại thuốc để điều trị buồn nôn và nôn (aprepitant, domperidone);
- một số loại thuốc để kiểm soát bàng quang hoạt động quá mức (tiểu không kiểm soát) (fesoterodine, imidafenacin, solifenacin, tolterodine);
- một số loại thuốc điều trị rối loạn cương dương (sildenafil, tadalafil);
- một loại thuốc dùng để điều trị ký sinh trùng và giun (sán dây) (praziquantel);
- một loại thuốc để điều trị dị ứng (ebastine);
- một loại thuốc được sử dụng trong điều trị trầm cảm (reboxetine);
- một loại thuốc được sử dụng để điều trị viêm và đau khớp (meloxicam);
- một loại thuốc để điều trị chứng tăng động (tăng hoạt động) của tuyến cận giáp (cinacalcet);
- một số loại thuốc để điều trị nồng độ natri trong máu thấp (mozavaptan, tolvaptan);
- một loại thuốc để điều trị bệnh chàm (phản ứng viêm da ngứa và không lây), ở dạng uống (alitretinoin);
Sự hấp thụ Triasporin vào cơ thể xảy ra khi có đủ axit trong dạ dày. Vì lý do này, các loại thuốc làm trung hòa độ axit trong dạ dày (thuốc kháng axit) phải được uống ít nhất 1 giờ trước khi dùng Triasporin hoặc không nên uống ít nhất 2 giờ sau khi dùng Triasporin. Vì lý do tương tự, nếu bạn đang sử dụng Triasporin. ức chế sản xuất axit dạ dày, nên nuốt Triasporin với đồ uống có chứa cola
Cảnh báo Điều quan trọng cần biết là:
Mang thai, cho con bú và sinh sản
Nếu bạn đang mang thai hoặc cho con bú, nghĩ rằng bạn có thể mang thai hoặc đang có kế hoạch sinh con, hãy hỏi bác sĩ hoặc dược sĩ để được tư vấn trước khi dùng thuốc này.
Thai kỳ
Triasporin được chống chỉ định trong thời kỳ mang thai. Nếu bạn là phụ nữ có khả năng sinh đẻ, bạn phải sử dụng các biện pháp tránh thai đầy đủ trong thời gian điều trị bằng Triasporin và duy trì chúng cho đến chu kỳ kinh nguyệt tiếp theo sau khi kết thúc điều trị. Tham khảo ý kiến bác sĩ nếu bạn đã bắt đầu dùng Triasporin mà không thực hiện các biện pháp tránh thai đầy đủ.
Giờ cho ăn
Tránh cho con bú trong thời gian điều trị bằng Triasporin, vì một lượng nhỏ thuốc có thể đi vào sữa mẹ.
Lái xe và sử dụng máy móc
Trong một số trường hợp, triasporin có thể gây chóng mặt, rối loạn thị giác và giảm thính lực (xem phần "Các tác dụng phụ có thể xảy ra").
Triasporin chứa sucrose
Nếu bạn được bác sĩ thông báo rằng bạn "không dung nạp một số loại đường, hãy liên hệ với bác sĩ trước khi dùng sản phẩm thuốc này.
Liều lượng, phương pháp và thời gian quản lý Cách sử dụng Triasporin: Định vị
Luôn dùng thuốc này chính xác như bác sĩ hoặc dược sĩ của bạn đã nói với bạn. Nếu nghi ngờ, hãy tham khảo ý kiến bác sĩ hoặc dược sĩ của bạn.
Uống Triasporin ngay sau một trong những bữa ăn chính của bạn để đảm bảo sự hấp thu tối ưu. Hãy ghi nhớ rằng:
- Viên nang không được mở và phải được nuốt toàn bộ.
- Liều dùng thay đổi tùy theo tình trạng nhiễm trùng cần điều trị.
- Ở những bệnh nhân bị ức chế miễn dịch, sinh khả dụng đường uống của thuốc có thể bị giảm. Do đó, trong những trường hợp như vậy, liều lượng có thể được tăng gấp đôi.
Luôn cẩn thận làm theo hướng dẫn của bác sĩ, người có thể điều trị phù hợp với nhu cầu của bạn vào từng thời điểm.
Điều trị nhiễm trùng da (nấm) bề ngoài
Trong nhiễm trùng da, các tổn thương biến mất hoàn toàn chỉ vài tuần sau khi kết thúc điều trị, đồng thời với sự tái tạo của làn da khỏe mạnh. Trong bệnh nấm móng (nhiễm trùng móng), cần phải đợi cho móng mọc lại.
Điều trị nhiễm nấm toàn thân (nhiễm trùng các cơ quan nội tạng).
Quá liều Phải làm gì nếu bạn đã dùng quá nhiều Triasporin
Nếu bạn dùng nhiều Triasporin hơn mức cần thiết
Trong trường hợp vô tình uống / uống quá liều Triasporin, hãy thông báo cho bác sĩ của bạn ngay lập tức hoặc đến bệnh viện gần nhất.
Sự đối xử
Trong trường hợp vô tình uống / nạp quá liều lượng Triasporin, bác sĩ sẽ có các biện pháp hỗ trợ thích hợp. Nếu bác sĩ thấy phù hợp, bác sĩ có thể cho bạn uống than hoạt tính. Triasporin không bị loại bỏ bằng thẩm phân máu (liệu pháp thay thế thận). Không có thuốc giải độc đặc hiệu.
Tác dụng phụ Các tác dụng phụ của Triasporin là gì
Giống như tất cả các loại thuốc, Triasporin có thể gây ra tác dụng phụ, mặc dù không phải ai cũng mắc phải.
Các tác dụng không mong muốn được báo cáo phổ biến nhất trong quá trình điều trị với viên nang itraconazole được báo cáo trong các thử nghiệm lâm sàng và / hoặc do báo cáo tự phát là:
- Đau đầu
- Đau bụng
- Buồn nôn.
Các tác dụng phụ nghiêm trọng nhất là:
- Phản ứng dị ứng nghiêm trọng
- Suy tim và suy tim sung huyết (các vấn đề về tim)
- Phù phổi (sưng do giữ nước trong phổi)
- Viêm tụy (viêm tụy)
- Nhiễm độc gan nghiêm trọng (tác động làm tổn thương gan), bao gồm một số trường hợp suy gan cấp tính gây tử vong (các vấn đề về gan)
- Phản ứng da nghiêm trọng.
Các tác dụng không mong muốn khác được tìm thấy trong quá trình thử nghiệm lâm sàng được liệt kê dưới đây.
Các tác dụng phụ thường gặp (có thể ảnh hưởng đến 1 trong 10 người) bao gồm:
- Đau đầu
- Đau bụng
- Buồn nôn
Các tác dụng phụ không phổ biến (có thể ảnh hưởng đến 1 trong 100 người) bao gồm:
- Viêm xoang (viêm niêm mạc cạnh mũi)
- Nhiễm trùng đường hô hấp trên
- Viêm mũi (nghẹt mũi)
- Dị ứng (Quá mẫn) *
- Chứng khó tiêu (thay đổi vị giác)
- Dị cảm (thay đổi cảm giác ở tay chân hoặc các bộ phận khác của cơ thể)
- Sự hoang mang
- Bệnh tiêu chảy
- Anh ấy sửa lại
- Táo bón (táo bón)
- Rối loạn tiêu hóa (thay đổi chức năng tiêu hóa trong dạ dày mà biểu hiện chủ yếu là đau, nóng rát)
- Đầy hơi (có khí trong dạ dày hoặc ruột)
- Chức năng gan bất thường
- Tăng bilirubin máu (tăng bilirubin trong máu có thể gây vàng da)
- Mề đay (Phát ban)
- Phát ban trên da (Phát ban)
- Ngứa
- Rụng tóc (rụng tóc trong một số trường hợp có thể là vĩnh viễn)
- Rối loạn kinh nguyệt
- Phù (sưng)
Các tác dụng phụ hiếm gặp (có thể ảnh hưởng đến 1 trong 1.000 người) bao gồm:
- Giảm bạch cầu (giảm bạch cầu)
- Bệnh huyết thanh (phản ứng tương tự như "dị ứng)
- Phù mạch thần kinh (sưng mặt, miệng, môi và / hoặc lưỡi)
- Phản ứng phản vệ (phản ứng dị ứng nghiêm trọng)
- Tăng triglycerid máu (nồng độ triglycerid cao trong máu)
- Gây mê (giảm độ nhạy và phản ứng với một kích thích nhất định)
- Rung chuyen
- Rối loạn thị giác, bao gồm nhìn đôi (nhìn đôi) và nhìn mờ
- Mất thính lực tạm thời hoặc vĩnh viễn *
- Ù tai (Âm thanh phát ra trong tai)
- Suy tim sung huyết *
- Khó thở (khó thở bao gồm thở khò khè, thở khò khè khi gắng sức và thở khò khè)
- Viêm tụy (viêm tụy)
- Nhiễm độc gan nghiêm trọng (tác dụng làm tổn thương gan), bao gồm một số trường hợp suy gan cấp tính gây tử vong *
- Hội chứng Stevens-Johnson / Hoại tử biểu bì nhiễm độc (SJS / TEN) (Phản ứng da và / hoặc niêm mạc nghiêm trọng do thuốc gây ra)
- Mụn mủ ngoại ban tổng quát cấp tính (AGEP) (Phát ban đột ngột biểu hiện như mụn mủ)
- Hồng ban đa dạng (viêm mạch máu gây ra phản ứng dị ứng)
- Viêm da tróc vảy, Kích ứng da nghiêm trọng và lan rộng gây bong tróc da)
- Viêm mạch bạch cầu (viêm các mạch máu nhỏ)
- Nhạy cảm với ánh sáng (phản ứng bất thường và quá mức của da với "chiếu xạ mặt trời hoặc nhân tạo)
- Pollakiuria (phát ra tần số cao của một lượng nhỏ nước tiểu)
- Rối loạn cương dương
- Sốt
- Tăng creatine phosphokinase trong máu (một loại enzyme được tìm thấy trong máu)
* xem đoạn "Thận trọng khi sử dụng"
Dân số trẻ em
Dựa trên dữ liệu an toàn từ các thử nghiệm lâm sàng, các tác dụng không mong muốn được báo cáo phổ biến nhất ở bệnh nhi là:
- Đau đầu
- Anh ấy sửa lại
- Đau bụng
- Bệnh tiêu chảy
- Chức năng gan bất thường
- Hạ huyết áp (tình trạng huyết áp thấp hơn bình thường)
- Buồn nôn
- Mề đay (Phát ban)
Nhìn chung, các tác dụng không mong muốn được báo cáo ở bệnh nhi tương tự như ở bệnh nhân người lớn, nhưng tần suất cao hơn ở bệnh nhi. Một số trường hợp ngừng tim cũng đã được báo cáo.
Các tác dụng phụ được báo cáo trong quá trình tiếp thị Triasporin, tần suất xảy ra không được biết
- Bệnh huyết thanh (phản ứng tương tự như "dị ứng)
- Phù mạch thần kinh (sưng mặt, miệng, môi và / hoặc lưỡi)
- Phản ứng phản vệ (phản ứng dị ứng nghiêm trọng)
- Tăng triglycerid máu
- Rối loạn thị giác, bao gồm nhìn đôi (nhìn đôi) và nhìn mờ
- Mất thính lực tạm thời hoặc vĩnh viễn
- Suy tim sung huyết
- Khó thở (khó thở bao gồm thở khò khè, thở khò khè khi gắng sức và thở khò khè)
- Viêm tụy (viêm tụy)
- Nhiễm độc gan nghiêm trọng (tác dụng làm tổn thương gan), bao gồm một số trường hợp suy gan cấp tính gây tử vong
- Hội chứng Stevens-Johnson / Hoại tử biểu bì nhiễm độc (SJS / TEN) (Phản ứng da và / hoặc niêm mạc nghiêm trọng do thuốc gây ra)
- Mụn mủ ngoại ban tổng quát cấp tính (AGEP) (Phát ban đột ngột biểu hiện như mụn mủ)
- Hồng ban đa dạng (viêm mạch máu gây ra phản ứng dị ứng)
- Viêm da tróc vảy (kích ứng da nghiêm trọng và lan rộng gây bong tróc da)
- Viêm mạch bạch cầu (viêm các mạch máu nhỏ)
- Rụng tóc (rụng tóc trong một số trường hợp có thể là vĩnh viễn)
- Nhạy cảm với ánh sáng (phản ứng bất thường và quá mức của da với "chiếu xạ mặt trời hoặc nhân tạo)
- Tăng creatine phosphokinase trong máu (một loại enzyme có trong máu)
Báo cáo tác dụng phụ
Nếu bạn gặp bất kỳ tác dụng phụ nào, bao gồm bất kỳ tác dụng phụ nào có thể xảy ra không được liệt kê trong tờ rơi này, hãy liên hệ với bác sĩ hoặc dược sĩ của bạn. Bạn cũng có thể báo cáo tác dụng phụ trực tiếp qua hệ thống báo cáo quốc gia tại http://www.agenziafarmaco.gov.it/it/responsabili. Bằng cách báo cáo tác dụng phụ, bạn có thể giúp cung cấp thêm thông tin về sự an toàn của thuốc này.
Hết hạn và duy trì
Giữ thuốc này ngoài tầm nhìn và tầm với của trẻ em.
Không sử dụng thuốc này sau hạn sử dụng được ghi trên bao bì sau chữ EXP. Hạn sử dụng là ngày cuối cùng của tháng đó. Hạn sử dụng là sản phẩm chưa mở đã được bảo quản đúng cách.
Bảo quản dưới 25 ° C.
Không vứt bất kỳ loại thuốc nào qua nước thải hoặc rác thải sinh hoạt Hãy hỏi dược sĩ của bạn cách vứt bỏ những loại thuốc bạn không còn sử dụng nữa. Điều này sẽ giúp bảo vệ môi trường.
Thành phần và dạng dược phẩm
Triasporin chứa những gì
- Các thành phần hoạt chất là itraconazole. Một viên nang chứa 100 mg itraconazole.
- Các thành phần khác là hạt đường hỗ trợ (bao gồm tinh bột ngô, nước tinh khiết và đường sucrose), hypromellose, macrogol. Thành phần viên nang: gelatin, titanium dioxide (E171), erythrosine (E127), indigo carmine (E132).
Triasporin trông như thế nào và nội dung của gói
8 viên nang cứng.
Nguồn Tờ rơi Gói hàng: AIFA (Cơ quan Dược phẩm Ý). Nội dung được xuất bản vào tháng 1 năm 2016. Thông tin hiện tại có thể không được cập nhật.
Để có quyền truy cập vào phiên bản cập nhật nhất, bạn nên truy cập trang web của AIFA (Cơ quan Thuốc Ý). Tuyên bố từ chối trách nhiệm và thông tin hữu ích.
01.0 TÊN SẢN PHẨM THUỐC
TRIASPORIN 100 MG VỐN CỨNG
02.0 THÀNH PHẦN ĐỊNH LƯỢNG VÀ ĐỊNH LƯỢNG
Mỗi viên nang chứa:
thành phần hoạt chất: itraconazole 100 mg.
Tá dược có tác dụng đã biết: sucrose.
Để biết danh sách đầy đủ các tá dược, hãy xem phần 6.1.
03.0 MẪU DƯỢC PHẨM
Viên nang cứng dùng để uống.
04.0 THÔNG TIN LÂM SÀNG
04.1 Chỉ định điều trị
TRIASPORIN được chỉ định cho các trường hợp nhiễm nấm sau:
Mycoses bề ngoài: bệnh nấm Candida âm hộ, bệnh lang ben, bệnh nấm da, nấm miệng và viêm giác mạc do nấm. Nấm móng do nấm da và hoặc nấm men.
Mycoses toàn thân: aspergillosis và candida, cryptococcosis (bao gồm cả viêm màng não do cryptococcus), histoplasmosis, sporotrichosis, paracoccidioidomycosis, blastomycosis và các bệnh nấm toàn thân hiếm gặp khác.
04.2 Vị thế và phương pháp quản trị
Để đảm bảo sự hấp thu tối ưu, điều cần thiết là phải uống thuốc ngay sau một trong các bữa ăn chính.
Viên nang không được mở và phải được nuốt toàn bộ.
Điều trị nhiễm trùng nấm nông
Do thuốc thải trừ qua da chậm hơn so với huyết tương nên đạt được hiệu quả lâm sàng và kháng nấm tối ưu từ 2-4 tuần sau khi kết thúc liệu trình điều trị.
Trong bệnh nấm móng, đáp ứng lâm sàng là rõ ràng với sự mọc lại của móng, từ 6 đến 9 tháng sau khi kết thúc điều trị.
Điều trị nhiễm nấm toàn thân
Các lịch trình điều trị được đề nghị thay đổi tùy theo tình trạng nhiễm trùng đang được điều trị.
04.3 Chống chỉ định
• Quá mẫn với hoạt chất hoặc với bất kỳ tá dược nào được liệt kê trong phần 6.1 .
• Chống chỉ định dùng đồng thời một số chất nền CYP3A4 với viên nang TRIASPORIN.Việc tăng nồng độ trong huyết tương của các sản phẩm thuốc này, do dùng đồng thời với itraconazole, có thể làm tăng hoặc kéo dài cả tác dụng điều trị và các tác dụng ngoại ý đến mức có thể xảy ra các tình huống nghiêm trọng. Ví dụ, tăng nồng độ trong huyết tương của một số loại thuốc này có thể dẫn đến đến QT kéo dài và loạn nhịp nhanh thất bao gồm một số trường hợp xoắn đỉnh, một rối loạn nhịp tim đe dọa tính mạng (các ví dụ cụ thể được liệt kê trong phần 4.5).
• Không nên dùng viên nang TRIASPORIN cho bệnh nhân có bằng chứng rối loạn chức năng tâm thất, ví dụ bệnh nhân đã hoặc đang bị suy tim sung huyết, ngoại trừ trường hợp cần điều trị các bệnh nhiễm trùng nguy hiểm có thể đe dọa tính mạng hoặc khác. Xem phần 4.4
• Viên nang TRIASPORIN không được sử dụng trong khi mang thai (trừ những trường hợp đe dọa tính mạng) (xem phần 4.6).
Do đó, tất cả phụ nữ có khả năng sinh đẻ phải sử dụng đầy đủ các biện pháp tránh thai trong thời gian điều trị bằng TRIASPORIN và phải duy trì cho đến chu kỳ kinh nguyệt tiếp theo sau khi kết thúc điều trị.
04.4 Cảnh báo đặc biệt và các biện pháp phòng ngừa thích hợp khi sử dụng
Quá mẫn cảm chéo
Có thông tin hạn chế về quá mẫn chéo giữa itraconazole và các thuốc kháng nấm azole khác. Cần thận trọng khi kê đơn viên nang TRIASPORIN cho bệnh nhân quá mẫn với các azol khác.
Ảnh hưởng đến tim
Trong một nghiên cứu tình nguyện lành mạnh với itraconazole i.v. giảm phân suất tống máu thất trái thoáng qua không triệu chứng đã được quan sát thấy; sự kiện được giải quyết trước khi truyền tiếp theo. Ý nghĩa lâm sàng của sự kiện này đối với công thức thuốc uống vẫn chưa được biết.
Itraconazole đã được chứng minh là có tác dụng co bóp tiêu cực và TRIASPORIN có liên quan đến các đợt suy tim sung huyết..
Các trường hợp suy tim được báo cáo thường xuyên hơn ở những bệnh nhân nhận được tổng liều hàng ngày là 400 mg so với những bệnh nhân nhận được tổng liều hàng ngày thấp hơn; điều này cho thấy nguy cơ suy tim có thể tăng lên khi tổng liều itraconazole hàng ngày tăng lên.
Không nên sử dụng TRIASPORIN cho bệnh nhân suy tim sung huyết hoặc có tiền sử suy tim sung huyết trừ khi lợi ích mong đợi rõ ràng cao hơn nguy cơ. Đánh giá lợi ích / nguy cơ cá nhân nên xem xét các yếu tố như mức độ nghiêm trọng của tình trạng, chế độ liều (ví dụ tổng liều hàng ngày) và các yếu tố nguy cơ của cá nhân đối với suy tim sung huyết. Các yếu tố nguy cơ này bao gồm bệnh tim, chẳng hạn như bệnh thiếu máu cục bộ và bệnh van tim; các bệnh phổi đáng kể như bệnh phổi tắc nghẽn mãn tính; suy thận và các rối loạn phù nề khác. Những bệnh nhân này cần được thông báo về các dấu hiệu và triệu chứng của suy tim sung huyết, được điều trị cẩn thận và theo dõi trong quá trình điều trị các dấu hiệu và triệu chứng của suy tim sung huyết. Nếu các dấu hiệu hoặc triệu chứng này xuất hiện trong quá trình điều trị, nên ngừng sử dụng TRIASPORIN.
Thuốc chẹn kênh canxi có thể có tác dụng co bóp tiêu cực có thể thêm vào itraconazole. Hơn nữa, itraconazole có thể ức chế chuyển hóa của thuốc chẹn kênh canxi. Do đó, nên thận trọng khi dùng đồng thời itraconazole và thuốc chẹn kênh canxi do tăng nguy cơ suy tim. xung huyết (xem phần 4.5).
Tác dụng trên gan
Rất hiếm trường hợp nhiễm độc gan nặng, bao gồm một số trường hợp tử vong do suy gan cấp, đã xảy ra khi sử dụng TRIASPORIN. đồng thời mắc các tình trạng bệnh lý và / hoặc đang dùng các thuốc gây độc gan khác. Một số bệnh nhân không có yếu tố nguy cơ rõ ràng đối với bệnh gan. Một số trường hợp này xảy ra trong tháng đầu tiên điều trị, bao gồm một số trường hợp gặp trong tuần đầu tiên. Cần theo dõi chức năng gan được xem xét ở những bệnh nhân đang dùng TRIASPORIN. Bệnh nhân cần được hướng dẫn báo cáo kịp thời các dấu hiệu và triệu chứng cho thấy bệnh viêm gan như chán ăn, buồn nôn, nôn, suy nhược, đau bụng hoặc nước tiểu sẫm màu, cho bác sĩ của họ. Ở những bệnh nhân này, nên ngừng điều trị ngay lập tức xét nghiệm tto và chức năng gan nên được tiến hành.
Dữ liệu hạn chế hiện có về việc sử dụng itraconazole đường uống ở bệnh nhân suy gan. Cần thận trọng khi sử dụng sản phẩm thuốc cho đối tượng bệnh nhân này. Khuyến cáo theo dõi chặt chẽ bệnh nhân suy giảm chức năng gan khi dùng itraconazole.
Khuyến cáo nên tính đến thời gian bán thải kéo dài được quan sát trong một nghiên cứu lâm sàng với viên nang uống liều duy nhất itraconazole ở bệnh nhân xơ gan, kể cả khi quyết định bắt đầu điều trị bằng các sản phẩm thuốc khác được chuyển hóa bởi CYP3A4.
Ở những bệnh nhân có nồng độ men gan cao hoặc bất thường hoặc bệnh gan đang hoạt động hoặc đã từng bị nhiễm độc gan với các loại thuốc khác, việc điều trị bằng TRIASPORIN không được khuyến khích trừ khi có một tình huống nghiêm trọng hoặc đe dọa tính mạng mà lợi ích mong đợi nhiều hơn nguy cơ. Theo dõi chức năng gan được khuyến cáo ở những bệnh nhân có bất thường chức năng gan từ trước hoặc ở những người đã từng bị ngộ độc gan với các sản phẩm thuốc khác (xem phần 5.2).
Giảm axit dạ dày
Sự hấp thu của viên nang TRIASPORIN bị giảm nếu độ axit trong dạ dày giảm. Ở những bệnh nhân bị giảm độ axit trong dạ dày do bệnh (ví dụ như bệnh nhân bị nhiễm achlorhydria) hoặc do dùng đồng thời với thuốc (ví dụ như bệnh nhân đang dùng thuốc để giảm độ axit của dạ dày) thì nên dùng viên nang TRIASPORIN với thức uống có tính axit (chẳng hạn như hoạt tính kháng nấm cola nên được theo dõi và tăng liều itraconazole, nếu thấy cần thiết (xem phần 4.5 và 5.2).
Sử dụng ở trẻ em
Dữ liệu lâm sàng về việc sử dụng viên nang TRIASPORIN ở bệnh nhi còn hạn chế. Việc sử dụng viên nang TRIASPORIN không được khuyến cáo ở bệnh nhân nhi trừ khi lợi ích mong đợi cao hơn nguy cơ tiềm ẩn.
Sử dụng cho bệnh nhân cao tuổi
Dữ liệu lâm sàng về việc sử dụng viên nang TRIASPORIN ở bệnh nhân cao tuổi còn hạn chế. Không nên sử dụng viên nang TRIASPORIN cho những bệnh nhân này trừ khi lợi ích mong đợi cao hơn nguy cơ tiềm ẩn. tính đến tần suất suy giảm chức năng gan, thận hoặc tim nhiều hơn và sự hiện diện đồng thời của các bệnh lý hoặc các liệu pháp dược lý khác.
Suy gan
Dữ liệu hạn chế về việc sử dụng itraconazole đường uống ở bệnh nhân suy gan. Thuốc nên được sử dụng thận trọng ở nhóm bệnh nhân này (xem phần 5.2).
Suy thận
Dữ liệu hạn chế về việc sử dụng itraconazole đường uống ở bệnh nhân suy thận. Sinh khả dụng đường uống của itraconazole có thể giảm ở bệnh nhân suy thận. Thuốc nên được sử dụng một cách thận trọng cho đối tượng bệnh nhân này. Ở những bệnh nhân này, nên theo dõi nồng độ thuốc trong huyết tương và điều chỉnh liều lượng nếu cần.
Mất thính giác
Mất thính lực thoáng qua hoặc vĩnh viễn đã được báo cáo ở những bệnh nhân được điều trị bằng itraconazole. Nhiều báo cáo trong số này cho biết chống chỉ định dùng đồng thời quinidine (xem phần 4.3 và 4.5).
Mất thính lực thường hết khi ngừng điều trị nhưng ở một số bệnh nhân, tình trạng mất thính lực có thể vĩnh viễn.
Bệnh nhân suy giảm miễn dịch
Ở một số bệnh nhân suy giảm miễn dịch (ví dụ bệnh nhân bị giảm bạch cầu trung tính hoặc AIDS hoặc bệnh nhân đang cấy ghép nội tạng), sinh khả dụng đường uống của viên nang TRIASPORIN có thể giảm.
Bệnh nhân bị nấm toàn thân đe dọa tính mạng ngay lập tức
Do các đặc tính dược động học của nó (xem phần 5.2) Viên nang TRIASPORIN không được khuyến cáo làm liệu pháp kháng nấm ban đầu cho những bệnh nhân đe dọa tính mạng ngay lập tức.
Bệnh nhân AIDS
Đối với bệnh nhân AIDS, đã được điều trị "nhiễm trùng toàn thân như bệnh trùng roi, bệnh blastomycosis, bệnh nấm histoplasmosis hoặc bệnh cryptococcosis (màng não và không màng não) và những người được coi là có nguy cơ tái phát, bác sĩ điều trị nên xem xét sự phù hợp của liệu pháp duy trì."
Bệnh xơ nang
Ở những bệnh nhân bị xơ nang, sự thay đổi về nồng độ itraconazole điều trị được quan sát thấy với liều lượng ở trạng thái ổn định của dung dịch uống itraconazole là 2,5 mg / kg hai lần mỗi ngày. Nồng độ ở trạng thái ổn định> 250 ng / mL đã đạt được ở khoảng 50% đối tượng trên 16 tuổi, nhưng không có bệnh nhân nào dưới 16 tuổi. Nếu bệnh nhân bị xơ nang không đáp ứng với viên nang TRIASPORIN, hãy chuyển sang liệu pháp thay thế nên được xem xét.
Bệnh thần kinh
Sự khởi phát có thể xảy ra của bệnh thần kinh, liên quan đến việc uống viên nang TRIASPORIN, phải dẫn đến việc tạm ngừng điều trị.
Rối loạn chuyển hóa carbohydrate
Bệnh nhân có các vấn đề di truyền hiếm gặp về không dung nạp fructose, kém hấp thu glucose-galactose hoặc suy sucrase-isomaltase không nên dùng thuốc này.
Kháng chéo
Trong bệnh nấm Candida toàn thân, nếu nghi ngờ có sự đề kháng chéo với các loài candida nhạy cảm với fluconazole, thì những kháng thuốc này không nhất thiết xảy ra với itraconazole, tuy nhiên nên kiểm tra độ nhạy cảm của chúng trước khi bắt đầu điều trị bằng itraconazole.
Khả năng thay thế
Không nên thay thế giữa viên nang TRIASPORIN và dung dịch uống TRIASPORIN. Điều này là do sự tiếp xúc với thuốc trong dung dịch uống nhiều hơn so với viên nang khi sử dụng cùng một liều lượng thuốc.
Tương tác tiềm năng
Dùng đồng thời itraconazole với các sản phẩm thuốc cụ thể có thể dẫn đến thay đổi hiệu quả của itraconazole và / hoặc sản phẩm thuốc dùng đồng thời, đe dọa tính mạng và / hoặc đột tử. được liệt kê trong phần 4.5.
Không nên sử dụng itraconazole trong vòng hai tuần sau khi ngừng điều trị với chất cảm ứng enzym CYP3A4 (rifampicin, rifabutin, phenobarbital, phenytoin, carbamazepine, Hypericum perforatum (St. John's wort). Việc sử dụng itraconazole với những loại thuốc này có thể dẫn đến nồng độ itraconazole trong huyết tương dưới trị liệu và do đó dẫn đến thất bại trong điều trị.
04.5 Tương tác với các sản phẩm thuốc khác và các hình thức tương tác khác
Itraconazole được chuyển hóa chủ yếu qua cytochrome CYP3A4. Các chất khác có cùng con đường chuyển hóa hoặc thay đổi hoạt động của CYP3A4 có thể ảnh hưởng đến dược động học của itraconazole. Tương tự, itraconazole có thể thay đổi dược động học của các chất khác có chung con đường chuyển hóa này. Itraconazole là một chất ức chế mạnh CYP3A4 và một chất ức chế P-glycoprotein. Trong trường hợp sử dụng đồng thời các sản phẩm thuốc, bạn nên tham khảo Tóm tắt Đặc tính Sản phẩm để biết thông tin về đường chuyển hóa và nhu cầu điều chỉnh liều có thể xảy ra.
Các sản phẩm thuốc có thể làm giảm nồng độ itraconazole trong huyết tương.
Các loại thuốc làm giảm axit trong dạ dày (ví dụ như thuốc trung hòa axit như nhôm hydroxit hoặc thuốc ức chế axit như thuốc đối kháng thụ thể H2 và thuốc ức chế bơm proton) cản trở sự hấp thu itraconazole từ viên nang itraconazole. Khuyến cáo rằng các sản phẩm thuốc này được sử dụng thận trọng khi dùng chung với viên nang itraconazole:
Nên dùng itraconazole với thức uống có tính axit (chẳng hạn như cola không ăn kiêng) sau khi điều trị đồng thời với các sản phẩm thuốc làm giảm độ axit của dạ dày.
Khuyến cáo rằng các loại thuốc trung hòa axit (ví dụ như nhôm hydroxit) được dùng không muộn hơn 1 giờ trước hoặc 2 giờ sau khi uống viên nang TRIASPORIN.
Sau khi dùng chung, khuyến cáo nên theo dõi hoạt tính kháng nấm và tăng liều itraconazole nếu thấy thích hợp.
Dùng đồng thời itraconazole với chất cảm ứng mạnh enzym CYP3A4 có thể làm giảm sinh khả dụng của itraconazole và hydroxy-itraconazole đến mức có thể làm giảm hiệu quả. Ví dụ bao gồm:
Thuốc kháng vi khuẩn: isoniazid, rifabutin (xem thêm Thuốc có thể làm tăng nồng độ trong huyết tương của itraconazole), rifampicin.
Thuốc chống co giật: carbamazepine (xem thêm Thuốc có thể làm tăng nồng độ trong huyết tương của itraconazole), phenobarbital, phenytoin.
Thuốc chống trầm cảm: St. John's wort (Hypericum perforatum).
Thuốc kháng vi-rút: efavirenz, nevirapine.
Do đó, không khuyến cáo sử dụng các chất cảm ứng CYP3A4 mạnh với itraconazole. Khuyến cáo tránh sử dụng các sản phẩm thuốc này từ hai tuần trước và trong khi điều trị với itraconazole, trừ khi lợi ích mang lại nhiều hơn nguy cơ giảm hiệu quả có thể xảy ra của itraconazole. hoạt động chống nấm và nếu cần, tăng liều itraconazole.
Các sản phẩm thuốc có thể làm tăng nồng độ itraconazole trong huyết tương.
Các chất ức chế CYP3A4 mạnh có thể làm tăng sinh khả dụng của itraconazole. Những ví dụ bao gồm:
Thuốc kháng khuẩn: ciprofloxacin, clarithromycin, erythromycin.
Thuốc kháng vi-rút: darunavir tăng cường ritonavir, fosamprenavir tăng cường ritonavir, indinavir, ritonavir (xem thêm Thuốc có thể làm tăng nồng độ trong huyết tương của itraconazole).
Khuyến cáo rằng các sản phẩm thuốc này được sử dụng thận trọng khi dùng chung với viên nang itraconazole. Bệnh nhân dùng itraconazole đồng thời với các chất ức chế CYP3A4 mạnh nên được theo dõi cẩn thận các dấu hiệu hoặc triệu chứng của việc tăng hoặc kéo dài tác dụng dược lý của itraconazole và nếu cần, giảm liều itraconazole. Khi thích hợp, nên đo nồng độ itraconazole trong huyết tương.
Thuốc có thể làm tăng nồng độ trong huyết tương của itraconazole
Itraconazole và chất chuyển hóa chính của nó, hydroxy-itraconazole, có thể ức chế sự trao đổi chất của các sản phẩm thuốc được chuyển hóa bởi CYP3A4 và có thể ức chế sự vận chuyển của các sản phẩm thuốc bởi P-glycoprotein, có thể làm tăng nồng độ trong huyết tương của các sản phẩm thuốc này và / hoặc hoạt tính của chúng các chất chuyển hóa khi dùng với itraconazole Nồng độ trong huyết tương tăng cao này có thể làm tăng hoặc kéo dài cả tác dụng điều trị và tác dụng phụ của các sản phẩm thuốc này.
Các sản phẩm thuốc được chuyển hóa bởi CYP3A4 kéo dài khoảng QT có thể bị chống chỉ định với itraconazole, vì sự kết hợp này có thể dẫn đến rối loạn nhịp nhanh thất, bao gồm cả trường hợp xoắn đỉnh, một rối loạn nhịp tim đe dọa tính mạng. Khi kết thúc điều trị, nồng độ itraconazole trong huyết tương giảm xuống nồng độ không thể phát hiện được trong vòng 7-14 ngày, tùy thuộc vào liều lượng và thời gian điều trị. Ở những bệnh nhân bị xơ gan hoặc ở những đối tượng dùng thuốc ức chế CYP3A4, sự giảm nồng độ trong huyết tương có thể từ từ hơn. Điều này đặc biệt quan trọng khi bắt đầu điều trị bằng các sản phẩm thuốc mà quá trình trao đổi chất bị ảnh hưởng bởi itraconazole.
Các sản phẩm thuốc tương tác được phân loại như sau:
- “Chống chỉ định”: trong mọi trường hợp không nên dùng đồng thời thuốc với itraconazole trong hai tuần sau khi ngừng điều trị với itraconazole.
- “Không nên dùng”: khuyến cáo tránh sử dụng thuốc trong và trong hai tuần sau khi ngừng điều trị với itraconazole, trừ khi lợi ích mang lại cao hơn nguy cơ có thể gia tăng các tác dụng ngoại ý. Nếu không thể tránh được việc dùng chung, thì nên theo dõi lâm sàng các dấu hiệu hoặc triệu chứng của việc tăng hoặc kéo dài tác dụng điều trị hoặc các tác dụng ngoại ý của sản phẩm tương tác thuốc và, nếu cần, nên giảm hoặc ngừng dùng liều. Khi thích hợp, nên đo nồng độ trong huyết tương.
- "Thận trọng khi sử dụng": Khuyến cáo theo dõi chặt chẽ khi sản phẩm thuốc được dùng đồng thời với itraconazole. Sau khi dùng chung, nên theo dõi cẩn thận bệnh nhân về các dấu hiệu hoặc triệu chứng của việc tăng hoặc kéo dài tác dụng điều trị hoặc các tác dụng ngoại ý của sản phẩm tương tác thuốc và, nếu cần, giảm liều. Khi thích hợp, nên đo nồng độ trong huyết tương.
Ví dụ về các loại thuốc có thể làm tăng nồng độ trong huyết tương của itraconazole, được trình bày theo nhóm thuốc với lời khuyên liên quan đến việc dùng chung với itraconazole:
Thuốc có thể làm giảm nồng độ trong huyết tương của itraconazole
Dùng đồng thời itraconazole với NSAID meloxicam có thể làm giảm nồng độ meloxicam trong huyết tương. Khuyến cáo nên sử dụng meloxicam một cách thận trọng khi dùng đồng thời với itraconazole và theo dõi tác dụng hoặc các tác dụng ngoại ý của thuốc. Khuyến cáo, nếu cần, điều chỉnh liều meloxicam khi dùng đồng thời với itraconazole.
Dân số trẻ em
Nghiên cứu tương tác chỉ được thực hiện ở người lớn.
04.6 Mang thai và cho con bú
Thai kỳ
Không nên dùng TRIASPORIN trong thai kỳ ngoại trừ trường hợp nhiễm nấm toàn thân đe dọa tính mạng khi lợi ích mong đợi cho người mẹ lớn hơn nguy cơ có thể xảy ra cho thai nhi (xem phần 4.3).
Trong các nghiên cứu trên động vật, itraconazole đã cho thấy độc tính sinh sản và gây quái thai (xem phần 5.3).
Có rất ít thông tin về việc sử dụng TRIASPORIN trong thời kỳ mang thai. Trong giai đoạn cảnh giác dược sau khi tiếp thị, đã có những trường hợp dị tật bẩm sinh, chẳng hạn như dị tật cơ xương, đường sinh dục, hệ tim mạch, mắt, nhiễm sắc thể và đa dị tật . Tuy nhiên, mối quan hệ nhân quả giữa sự xuất hiện của những dị thường này và việc sử dụng TRIASPORIN vẫn chưa được xác định.
Các nghiên cứu dịch tễ học về việc tiếp xúc với TRIASPORIN trong ba tháng đầu của thai kỳ (hầu hết bệnh nhân đã trải qua thời gian điều trị ngắn bệnh nấm Candida âm hộ) không cho thấy nguy cơ dị tật tăng lên so với những đối tượng chưa bao giờ tiếp xúc với các loại thuốc gây quái thai đã biết.
Bệnh nhân trong độ tuổi sinh đẻ
Phụ nữ có khả năng sinh đẻ nên sử dụng các biện pháp tránh thai trong thời gian điều trị bằng TRIASPORIN và tiếp tục sử dụng cho đến kỳ kinh nguyệt tiếp theo sau khi kết thúc điều trị bằng TRIASPORIN.
Giờ cho ăn
Chỉ một lượng rất nhỏ itraconazole được bài tiết qua sữa mẹ. Khi dùng TRIASPORIN cho phụ nữ đang cho con bú, phải cân nhắc giữa nguy cơ tiềm ẩn với lợi ích mong đợi. Trong trường hợp nghi ngờ, người phụ nữ không nên cho con bú.
Khả năng sinh sản
Để biết thông tin về dữ liệu khả năng sinh sản của động vật, hãy xem phần 5.3.
04.7 Ảnh hưởng đến khả năng lái xe và sử dụng máy móc
Chưa có nghiên cứu nào về khả năng lái xe và sử dụng máy móc, trong khi lái xe và sử dụng máy móc cần lưu ý đến khả năng xảy ra các phản ứng có hại trong một số trường hợp như chóng mặt, rối loạn thị giác, và mất thính lực (xem phần 4.8).
04.8 Tác dụng không mong muốn
Tóm tắt hồ sơ an toàn
Các phản ứng có hại (ADR) thường được báo cáo nhất trong quá trình điều trị với viên nang itaconazole được xác định trong các thử nghiệm lâm sàng và / hoặc từ báo cáo tự phát là nhức đầu, đau bụng và buồn nôn. Các ADR nghiêm trọng nhất là phản ứng dị ứng nghiêm trọng, suy tim, suy tim sung huyết, phù phổi, viêm tụy, nhiễm độc gan nặng (bao gồm một số trường hợp suy gan cấp tính gây tử vong) và phản ứng da nghiêm trọng. Tham khảo tiểu mục Bảng tóm tắt các phản ứng có hại cho các tần số và cho các ADR khác được quan sát. Tham khảo phần 4.4 để biết thêm thông tin về các ảnh hưởng nghiêm trọng khác.
Bảng tóm tắt các phản ứng có hại
Các phản ứng có hại được liệt kê trong bảng dưới đây bắt nguồn từ các nghiên cứu lâm sàng nhãn mở và mù đôi với viên nang itraconazole liên quan đến 8499 bệnh nhân trong điều trị bệnh nấm da và nấm móng và từ báo cáo tự phát.
Bảng sau đây liệt kê các phản ứng có hại được phân loại theo hệ thống và cơ quan.
Trong mỗi lớp cơ quan của hệ thống, ADR được sắp xếp theo tần số, sử dụng quy ước sau:
Rất phổ biến (≥1 / 10); Phổ biến (≥1 / 100,.
* xem phần 4.4.
Mô tả các phản ứng bất lợi đã chọn
Danh sách dưới đây liệt kê các ADR liên quan đến itraconazole đã được báo cáo trong các nghiên cứu lâm sàng với dung dịch uống itraconazole và / hoặc iv itraconazole, ngoại trừ thuật ngữ "Viêm vị trí tiêm", được dùng cụ thể cho đường tiêm.
Rối loạn máu và hệ bạch huyết: giảm bạch cầu hạt, giảm tiểu cầu
Rối loạn hệ thống miễn dịch: phản ứng phản vệ
Rối loạn chuyển hóa và dinh dưỡng: tăng đường huyết, tăng kali huyết, hạ kali máu, hạ kali máu
Rối loạn tâm thần: trạng thái nhầm lẫn
Rối loạn hệ thần kinh: bệnh thần kinh ngoại vi *, chóng mặt, buồn ngủ
Rối loạn tim: suy tim, suy thất trái, nhịp tim nhanh
Rối loạn mạch máu: tăng huyết áp, hạ huyết áp
Rối loạn hô hấp, lồng ngực và trung thất: phù phổi, khó thở, ho, đau ngực
Rối loạn tiêu hóa: rối loạn tiêu hóa
Rối loạn gan mật: suy gan *, viêm gan, vàng da
Rối loạn da và mô dưới da: phát ban đỏ, chứng tăng hydrat hóa
Rối loạn cơ xương và mô liên kết: đau cơ, đau khớp
Rối loạn thận và tiết niệu: suy thận, tiểu không kiểm soát
Rối loạn chung và tình trạng cơ địa: phù toàn thân, phù mặt, sốt, đau, mệt mỏi, ớn lạnh
Điều tra: tăng nồng độ alanin aminotransferase, tăng nồng độ aspartate aminotransferase, tăng nồng độ phosphatase kiềm trong máu, tăng nồng độ lactate dehydrogenase trong máu, tăng urê huyết, tăng gamma-glutamyltransferase, tăng men gan trong máu, phân tích nước tiểu bất thường.
Dân số trẻ em
Tính an toàn của viên nang itraconazole đã được đánh giá trên 165 bệnh nhi từ 1 đến 17 tuổi tham gia vào 14 thử nghiệm lâm sàng (4 thử nghiệm mù đôi đối chứng với giả dược; 9 nghiên cứu nhãn mở; 1 nghiên cứu với giai đoạn nhãn mở sau đó là mù đôi giai đoạn). Những bệnh nhân này đã nhận được ít nhất một liều viên nang itaconazole để điều trị nhiễm nấm và cung cấp dữ liệu an toàn.
Dựa trên dữ liệu an toàn tổng hợp từ các thử nghiệm lâm sàng này, các phản ứng có hại của thuốc (ADR) được báo cáo phổ biến nhất ở bệnh nhi là nhức đầu (3,0%), nôn (3,0%), đau bụng (2,4%), tiêu chảy (2,4%) , chức năng gan bất thường (1,2%), hạ huyết áp (1,2%), buồn nôn (1,2%) và mày đay (1,2%). Nhìn chung, bản chất của ADR ở bệnh nhi tương tự như ở người lớn, nhưng tỷ lệ mắc cao hơn ở bệnh nhi.
Một số trường hợp ngừng tim đã được báo cáo
Kinh nghiệm sau tiếp thị
Sau đây là các phản ứng có hại được xác định sau khi tiếp thị với itraconazole (tất cả các công thức)
Rối loạn hệ thống miễn dịch: bệnh huyết thanh, phù thần kinh mạch, phản ứng phản vệ
Rối loạn chuyển hóa và dinh dưỡng: tăng triglycerid máu
Rối loạn mắt: rối loạn thị giác (bao gồm nhìn đôi và nhìn mờ)
Rối loạn tai và mê cung: mất thính giác tạm thời hoặc vĩnh viễn
Rối loạn tim: suy tim sung huyết
Rối loạn hô hấp, lồng ngực và trung thất: khó thở
Rối loạn tiêu hóa: viêm tụy
Rối loạn gan mật: nhiễm độc gan nặng (kể cả một số trường hợp suy gan cấp)
Rối loạn da và mô dưới da: hoại tử biểu bì nhiễm độc, hội chứng Stevens-Johnson, mụn mủ ngoại ban tổng quát cấp tính, hồng ban đa dạng, viêm da tróc vảy, viêm mạch bạch cầu clastic, rụng tóc, nhạy cảm với ánh sáng
Điều tra: Mức độ creatine phosphokinase trong máu tăng lên
Báo cáo các phản ứng có hại nghi ngờ.
Báo cáo về các phản ứng có hại nghi ngờ xảy ra sau khi cho phép sản phẩm thuốc là rất quan trọng vì nó cho phép theo dõi liên tục cân bằng lợi ích / nguy cơ của sản phẩm đó. //www.aifa.gov.it/content/segnalazioni-reazioni-avverse.
04.9 Quá liều
Các triệu chứng và dấu hiệu
Nói chung, các phản ứng ngoại ý được báo cáo khi dùng quá liều phù hợp với các phản ứng bất lợi được báo cáo khi sử dụng itraconazole (xem phần 4.8).
Sự đối xử
Trong trường hợp quá liều, nên thực hiện các biện pháp hỗ trợ. Nếu thấy phù hợp, có thể cho uống than hoạt. Itraconazole không bị loại bỏ bằng thẩm tách máu.
Không có thuốc giải độc đặc.
05.0 TÍNH CHẤT DƯỢC LỰC HỌC
05.1 Đặc tính dược lực học
Nhóm dược lý: thuốc chống nấm dùng toàn thân; dẫn xuất triazole.
Mã ATC: J02AC02.
Itraconazole, một dẫn xuất triazole, có phổ tác dụng rộng.
Giáo dục trong ống nghiệm cho thấy itraconazole ức chế tổng hợp ergosterol trong tế bào nấm. Vì ergosterol là một thành phần quan trọng của màng tế bào nấm, nên việc ức chế sự tổng hợp của nó dẫn đến tác dụng chống nấm
Đối với itraconazole, các điểm đứt gãy có nguồn gốc từ nhiễm nấm bề ngoài đã được thiết lập và chỉ dành cho Nấm Candida spp. (Phương pháp CLSI M & SUP2; 7-A2; không có điểm dừng nào cho phương pháp EUCAST). Các điểm ngắt được đề xuất cho phương pháp CLSI là: nhạy cảm ≤0.125; nhạy cảm phụ thuộc vào liều 0,25-0,5 và kháng ≥ 1 mcg / ml. Không có điểm dừng diễn giải nào được thiết lập cho nấm sợi.
Giáo dục trong ống nghiệm cho thấy itraconazole ức chế sự phát triển của nhiều loại nấm gây bệnh cho người, ở nồng độ thường ≤ 1 mcg / ml. Đó là:
- Dermatophytes (Trichophyton spp., Microsporum spp., Epidermophyton floccosum), nấm men (Cryptococcus neoformans, Nấm Candida spp., bao gồm C. albicans, C. Tropicalis, C. parapsilosis, C. glabrata Và C. krusei, Malassezia spp., Trichosporon. spp., Geotrichum spp.), Aspergillus spp., Histoplasma spp. bao gồm H. capsulatum, Paracoccidioides brasiliensis, Sporothrix schenckii, Fonsecaea spp., Cladosporium spp., Blastomyces dermatitidis, Coccidiodes immitis, Pseudallescheria boydii, Penicillium marneffei, và nhiều loại nấm men và nấm khác.
- Candida krusei, glabrata và nhiệt đới là một trong những loài của Candida những người ít nhạy cảm hơn, với một số trường hợp cá biệt kháng rõ rệt với itraconazole in vitro.
Các loại nấm gây bệnh chính không bị ức chế bởi itraconazole là: Zygomycetes (ví dụ Rhizopus spp., Rhizomucor spp., Mucor spp. Và Absidia spp.), Fusarium spp., Scedosporium spp. Và Scopulariopsis spp.
Sự đề kháng với azoles xảy ra chậm và thường là kết quả của một loạt các đột biến di truyền. Các cơ chế đã được mô tả là: biểu hiện quá mức của gen ERG11, mã hóa cho enzym 14a demethylase, các đột biến điểm của gen ERG11 gây ra sự giảm ái lực của enzym đích và / hoặc biểu hiện quá mức của các chất vận chuyển màng. làm tăng lưu lượng thuốc.
Vì Nấm Candida spp. Sự kháng chéo đã được quan sát thấy giữa các thành viên khác nhau của lớp azole mặc dù sự kháng thuốc đối với một azole không nhất thiết ngụ ý rằng cũng có sự đề kháng đối với các thành viên khác của lớp.
Chủng loại một loại nấm thuộc chi Aspergillus kháng itraconazole.
05.2 "Đặc tính dược động học
Đặc điểm dược động học chung
Nồng độ đỉnh trong huyết tương của itraconazole đạt được trong vòng 2-5 giờ sau khi uống. Do dược động học không tuyến tính của nó, itraconazole tích lũy trong huyết tương khi dùng nhiều liều. Nồng độ ở trạng thái ổn định thường đạt được trong khoảng 15 ngày, với các giá trị Cmax là 0,5 mcg / ml, 1,1 mcg / ml và 2,0 mcg / ml sau khi uống một liều duy nhất 100 mg x 1 lần / ngày, 200 mg x 1 lần / ngày, 200 mg x 2 lần tương ứng. Thời gian bán thải cuối cùng của itraconazole thường dao động từ 16 đến 28 giờ sau khi dùng liều duy nhất và tăng lên 34-42 giờ với liều lặp lại. Khi ngừng điều trị, nồng độ thuốc trong huyết tương giảm xuống giá trị không đáng kể trong vòng 7-14 ngày, tùy thuộc vào liều lượng và thời gian điều trị. Tổng thải trừ itraconazol trong huyết tương trung bình sau khi tiêm tĩnh mạch là 278 ml / phút. Sự thải trừ itraconazol giảm ở liều cao hơn do bão hòa chuyển hóa ở gan.
Sự hấp thụ
Itraconazole được hấp thu nhanh chóng sau khi uống.
Đỉnh huyết tương của thuốc không thay đổi đạt được 2-5 giờ sau khi uống một liều viên nang uống duy nhất. Sinh khả dụng tuyệt đối qua đường uống của itraconazole là khoảng 55%.
Sự hấp thu của viên nang itraconazole bị giảm ở những bệnh nhân bị giảm độ axit trong dạ dày, chẳng hạn như những người dùng thuốc làm giảm tiết axit dạ dày (ví dụ như thuốc đối kháng thụ thể H2, thuốc ức chế bơm proton) hoặc bệnh nhân bị nhiễm achlorhydria do một số bệnh nhất định (xem phần 4.4 và 4.5) Sự hấp thu itraconazole ở những đối tượng này tăng lên trong điều kiện đói khi dùng viên nang TRIASPORIN cùng với thức uống có tính axit (chẳng hạn như cola không ăn kiêng). Khi viên nang TRIASPORIN được dùng với liều duy nhất 200 mg trong điều kiện đói với cola không ăn kiêng sau khi xử lý trước với ranitidine, một chất đối kháng H2, thì sự hấp thu của itraconazole có thể so sánh với mức được quan sát thấy khi dùng viên nang TRIASPORIN một mình (xem đoạn 4.5) .
Việc tiếp xúc với itraconazole trong công thức viên nang thấp hơn so với dung dịch uống với cùng liều lượng (xem phần 4.4).
Phân bổ
Hầu hết itraconazole trong huyết tương liên kết với protein (99,8%), đặc biệt là albumin (99,6% đối với chất chuyển hóa hydroxy). Nó cũng có ái lực rõ rệt với lipid. Chỉ 0,2% itraconazole có trong huyết tương ở dạng tự do.Itraconazole được phân bố trong một thể tích cơ thể lớn (> 700L), do đó nó phân bố rộng rãi trong các mô. Nồng độ ở phổi, thận, gan, xương, dạ dày, lá lách và cơ cao hơn 2-3 lần so với nồng độ tương ứng trong huyết tương và sự phân bố trong các mô sừng hóa, đặc biệt là ở da, cao gấp 4 lần so với trong huyết tương. Nồng độ dịch màng tủy rất thấp so với nồng độ trong huyết tương.
Sự trao đổi chất
Itraconazole được gan chuyển hóa rộng rãi thành một số lượng lớn các chất chuyển hóa. Học trong ống nghiệm cho thấy rằng CYP3A4 là enzym chính tham gia vào quá trình chuyển hóa của itraconazole.
Chất chuyển hóa chính là hydroxy-itraconazole, trong ống nghiệm thể hiện hoạt tính chống nấm tương đương với itraconazole; nồng độ trong huyết tương của chất chuyển hóa này xấp xỉ gấp đôi itraconazole.
Bài tiết
Itraconazole được bài tiết chủ yếu dưới dạng chất chuyển hóa không có hoạt tính qua nước tiểu (35%) và phân (54%) trong vòng một tuần với liều dung dịch uống.
Bài tiết itraconazole qua thận và chất chuyển hóa có hoạt tính hydroxy-itraconazole chỉ chiếm dưới 1% liều tiêm tĩnh mạch. Dựa trên liều uống được đánh dấu vô tuyến, sự bài tiết qua phân của thuốc không thay đổi nằm trong khoảng từ 3% đến 18% liều dùng.
Vì sự phân bố lại itraconazole từ các mô sừng hóa dường như không đáng kể, nên việc loại bỏ itraconazole khỏi các mô này có liên quan đến sự tái tạo của biểu bì. Trái với huyết tương, sự hiện diện của thuốc trong da cũng được phát hiện trong 2-4 tuần sau khi gián đoạn điều trị 4 tuần và trong keratin móng tay - nơi itraconazole có thể được phát hiện sớm nhất là một tuần sau khi bắt đầu điều trị. - ít nhất 6 tháng sau khi kết thúc đợt điều trị 3 tháng.
Quần thể đặc biệt
Suy gan
Itraconazole được chuyển hóa chủ yếu ở gan. Một nghiên cứu dược động học được thực hiện trên 6 đối tượng khỏe mạnh và 12 đối tượng bị xơ gan được sử dụng một liều duy nhất 100 mg itraconazole trong viên nang. Giảm đáng kể có ý nghĩa thống kê về Cmax trung bình (47%) và tăng gấp hai lần thời gian bán thải của itraconazole (37 ± 17 giờ so với 16 ± 5 giờ) đã được quan sát thấy ở những người xơ gan so với những người khỏe mạnh. itraconazole, dựa trên AUC, tương tự ở bệnh nhân xơ gan và ở người khỏe mạnh. Không có sẵn dữ liệu về bệnh nhân xơ gan để điều trị lâu dài với itraconazole (xem phần 4.2 và 4.4).
Suy thận
Dữ liệu hạn chế về việc sử dụng itraconazole đường uống ở bệnh nhân suy thận. Một nghiên cứu dược động học liều duy nhất của itraconazole 200 mg (4 viên nang 50 mg) đã được tiến hành trên ba nhóm bệnh nhân suy thận (urê huyết: n = 7; chạy thận nhân tạo : n = 7; thẩm phân phúc mạc lưu động liên tục: n = 5). giải tỏa creatinine trung bình là 13 mL / phút × 1,73 m2, phơi nhiễm, dựa trên AUC, đã giảm nhẹ so với các thông số dân số bình thường. Nghiên cứu này đã chứng minh không có ảnh hưởng đáng kể nào của thẩm tách máu hoặc thẩm phân phúc mạc lưu động liên tục đối với dược động học của itraconazole (Tmax, Cmax và AUC0-8h). Nồng độ huyết tương so với cấu hình thời gian cho thấy sự khác biệt lớn giữa các đối tượng trong cả ba nhóm.
Sau một liều tiêm tĩnh mạch duy nhất, thời gian bán hủy cuối trung bình của itraconazole ở bệnh nhân nhẹ (được định nghĩa trong nghiên cứu này là CrCl 50-79 mL / phút), trung bình (được định nghĩa trong nghiên cứu này là CrCl 20-49 mL / phút) và nặng suy thận (được định nghĩa trong nghiên cứu này là chức năng thận bình thường của CrCl.
Không có dữ liệu về việc sử dụng itraconazole lâu dài ở bệnh nhân suy thận. Lọc máu không ảnh hưởng đến thời gian bán thải hoặc giải tỏa của itraconazole hoặc hydroxy-itraconazole (xem phần 4.2 và 4.4).
Dân số trẻ em
Dữ liệu dược động học hạn chế có sẵn về việc sử dụng itraconazole ở trẻ em. Các nghiên cứu dược động học lâm sàng đã được tiến hành ở trẻ em và thanh thiếu niên từ 5 tháng đến 17 tuổi với viên nang itraconazole, dung dịch uống hoặc chế phẩm tiêm tĩnh mạch. Liều lượng riêng lẻ với viên nang và dung dịch uống khác nhau từ 1,5 đến 12,5 mg / kg / ngày, dùng một lần mỗi ngày hoặc hai lần mỗi ngày. Công thức tiêm tĩnh mạch được dùng dưới dạng truyền 2,5 mg / kg duy nhất hoặc truyền dịch. 2,5 mg / kg một lần hoặc hai lần mỗi ngày. Đối với cùng một liều hàng ngày, Liều dùng hai lần mỗi ngày so với liều duy nhất hàng ngày dẫn đến sự dao động về nồng độ tương đương với liều duy nhất hàng ngày ở người lớn. mối liên quan giữa tuổi và thể tích phân phối itraconazole, Cmax và tốc độ thải trừ cuối. Độ thanh thải rõ ràng của itraconazole và thể tích phân phối dường như liên quan đến trọng lượng cơ thể.
05.3 Dữ liệu an toàn tiền lâm sàng
Itraconazole đã được nghiên cứu trong một loạt các nghiên cứu an toàn tiền lâm sàng tiêu chuẩn.
Các nghiên cứu về độc tính cấp với itraconazole ở chuột nhắt, chuột cống, chuột lang và chó cho thấy mức độ an toàn lớn. Các nghiên cứu về độc tính qua đường miệng ở chuột và chó đã cho thấy nhiều cơ quan hoặc mô đích: vỏ thượng thận, gan và hệ thống thực bào đơn nhân, rối loạn chuyển hóa lipid biểu hiện bằng xanthomas ở các cơ quan khác nhau cũng đã xuất hiện. Các nghiên cứu mô học về vỏ thượng thận với liều cao itraconazole đã cho thấy sự sưng tấy có thể hồi phục với sự phì đại tế bào của vùng lưới và vùng mô, đôi khi liên quan đến sự mỏng đi của vùng cầu thận. Liều lượng cao có thể gây ra những thay đổi ở gan có thể đảo ngược. Các bất thường nhẹ được tìm thấy trong các tế bào hình sin và sự hút chân không của tế bào gan (dấu hiệu sau của rối loạn chức năng tế bào) nhưng không có viêm gan rõ ràng hoặc hoại tử tế bào gan ở các mô nhu mô.
Không có dấu hiệu về tác dụng gây đột biến tiềm ẩn của itraconazole.
Itraconazole không phải là chất gây ung thư chính ở chuột cống và chuột nhắt. Tuy nhiên, ở chuột đực "có" tỷ lệ mắc bệnh sarcoma mô mềm cao hơn, nguyên nhân là do sự gia tăng các phản ứng không phải ung thư, viêm mô liên kết mãn tính liên quan đến tăng cholesterol và cholesterol mô liên kết.
Itraconazole không có ảnh hưởng chính đến khả năng sinh sản. Trong một mô hình chuột, itraconazole đã được chứng minh là đi qua nhau thai. Có sự gia tăng phụ thuộc vào liều lượng gây độc cho mẹ, độc cho phôi và gây quái thai ở chuột cống và chuột nhắt ở nồng độ cao. Ở chuột, khả năng gây quái thai bao gồm dị tật cơ xương; ở chuột trong giai đoạn khởi phát bệnh encephalocele và macroglossia (phần 4.6).
Tổng mật độ xương thấp hơn được quan sát thấy ở chó non sau khi dùng itraconazole mãn tính.
Trong ba nghiên cứu về độc tính ở chuột, itraconazole gây ra các khuyết tật ở xương. Những khiếm khuyết này bao gồm giảm hoạt động của mảng xương, làm mỏng độ cứng của xương lớn và tăng tính dễ gãy của xương.
06.0 THÔNG TIN DƯỢC
06.1 Tá dược vừa đủ
Một viên nang chứa: hạt đường hỗ trợ (bao gồm tinh bột ngô, nước tinh khiết và đường sucrose), hypromellose, macrogol.
Thành phần viên nang: gelatin, titanium dioxide (E171), erythrosine (E127), indigo carmine (E132).
06.2 Tính không tương thích
Không liên quan.
06.3 Thời gian hiệu lực
3 năm.
06.4 Các biện pháp phòng ngừa đặc biệt khi bảo quản
Bảo quản ở nhiệt độ dưới 25 ° C.
06.5 Bản chất của bao bì trực tiếp và nội dung của bao bì
PVC / PE / PVDC / Al vỉ 8 viên được đóng gói trong hộp các tông in thạch bản có chứa tờ rơi gói.
06.6 Hướng dẫn sử dụng và xử lý
Không có hướng dẫn đặc biệt để thải bỏ.
07.0 NGƯỜI GIỮ PHÉP ỦY QUYỀN TIẾP THỊ
ITALFARMACO S.p.A. - Viale F. Testi, 330 - 20126 MILAN
Sản xuất theo giấy phép của JANSSEN PHARMACEUTICA-N.V. Beerse Bỉ
08.0 SỐ CHO PHÉP TIẾP THỊ
AIC n. 027814019
09.0 NGÀY XÁC SUẤT ĐẦU TIÊN HOẶC GIA HẠN SỰ CHO PHÉP
Ủy quyền đầu tiên: tháng 10 năm 1992
Gia hạn Giấy phép: Tháng 4 năm 2007
10.0 NGÀY XEM LẠI VĂN BẢN
Xác định của AIFA vào ngày 8 tháng 9 năm 2015 V&A N ° 1648/2015